Glasslegemeblødning: Symptomer, årsaker og behandling

Vurdert og godkjent av legen Leonardo Biolatto
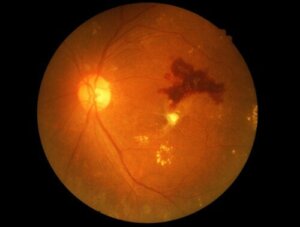
Glasslegemeblødning er blødning som oppstår i glasslegemet, et flytende, gellignende område mellom den indre overflaten av netthinnen og den bakre delen av linsen. Dette forårsaker plutselige abnormiteter i synet.
Eksperter anslår at det forekommer hos 7 av hver 10.000 mennesker. Det er også kjent som hemovitreal og kan ha forskjellige alvorlighetsgrader. Noen ganger krever det ikke behandling, og ved andre anledninger kan det kreve kirurgi.
Glasslegemeblødning forårsaker noen ganger bare tåkesyn, selv om det også forårsaker flekker som flyter i synsfeltet. I de mest alvorlige tilfellene resulterer det i fullstendig tap av synet.
Hva er glasslegemeblødning?
Glasslegemet blødning er tilstedeværelsen av blod i et hulrom i øyet som er fylt med glasslegemet. Sistnevnte er en væske som består av 99 % vann pluss små mengder kollagen, hyaluronsyre, glukose, natrium, kalium, klor og proteiner.
Glasslegemet opptar to tredjedeler av øyets totale volum. Utseendet er gjennomsiktig og geléaktig.
Når blod er tilstede, mister det sin gjennomsiktighet og dette hindrer lysinntrengning. Følgelig oppstår synsforstyrrelser.
Glasslegemeblødning kan være av to typer:
- Intravitreal: Når blødning oppstår inne i glasslegemet, i rommet der glasslegemet er. Dette er lidelsen vi snakker om.
- Retrovitreal eller subhyaloid: Når det oppstår i rommet mellom glasslegemet og netthinnen. Det er vanligvis klassifisert i en annen kategori enn glasslegemeblødning.
Les alt om Øyne som endrer farge: Sannheter og myter
Symptomer
Det karakteristiske symptomet på glasslegemeblødning er tap av synsskarphet kun på ett øye og uten smerte, som oppstår plutselig og utvikler seg i løpet av få minutter. Avhengig av intensiteten på blødningen, vil det enten være delvis eller totalt tap av normalt syn.
Noen ganger opplever berørte personer fotopsier, som er lysglimt. De er også kjent som okulære fosfener.
Også miodesopsia, som er små mørke former som flyter i synsfeltet, kan forekomme.
I alvorlige tilfeller kan glasslegemeblødning føre til glaukom. Dette skyldes obstruksjonen med blod i en naturlig dreneringsvei i øyet, kalt trabekulært nettverk.

Årsaker til glasslegemeblødning
Glasslegemeblødning har mange forskjellige årsaker. Den vanligste er diabetisk retinopati, en øyesykdom forårsaket av diabetes.
Denne patologien får unormale blodårer til å vokse i netthinnen. De brytes lett og fører blod inn i glasslegemet.
Proliferativ diabetisk retinopati (som fremmer veksten av nye unormale blodårer) er årsaken til omtrent 50 % av tilfellene av glasslegemeblødning. De neste 5 vanligste årsakene til denne tilstanden er som følger:
- Netthinneavløsning
- Løsning av bakre glasslegeme
- Sentral retinal veneobstruksjon
- Hypertensiv retinopati
- Medfødt retinoschisis
95 % av spontane tilfeller skyldes disse årsakene. De resterende 5 % kan være forårsaket av betennelse (uveitt) eller en okulær svulst. Glasslegemeblødning kan også være forårsaket av skader eller kirurgi på øyet.
Les også: Hva er en makulær fold: Symptomer, årsaker og behandlinger
Diagnose
I prinsippet diagnostiseres glasslegemeblødning ved samtale med pasienten og en grundig oftalmologisk undersøkelse. Dette tar hensyn til fundus og synsskarphet.
Hvis blødningen er svært omfattende, kan en okulær ultralyd bestilles for å utelukke eller bekrefte netthinneløsning. Okulære trykkkontroller for glaukom bør også utføres.
I noen tilfeller utføres en røntgen- eller computertomografi (CT)-skanning. Blodprøver og undersøkelse av det andre øyet er også vanlig.
Behandling av glasslegemeblødning
Behandling for glasslegemeblødning avhenger av årsaken. En våken ventetilnærming, dvs. ikke annet enn å holde personen under observasjon, er vanlig i begynnelsen.
Mange av disse tilfellene løser seg spontant 2 til 3 måneder etter episoden.
Tiltak som følgende kan anbefales:
- Sov med hodet hevet. Dette bidrar til å redusere opphopning av blod i øyet.
- Ikke løft tunge gjenstander eller utfør anstrengende aktiviteter.
- Unngå bruk av aspirin og antikoagulerende midler.
- Ta en oppfølgingsultralyd hver 4. uke.
Hvis blødningen ikke absorberes spontant eller hvis det er netthinneinvolvering, er kirurgi nødvendig, dette kalles en vitrektomi. Under denne prosedyren fjernes hele glasslegemet fra øyet og erstattes med en saltvannsløsning.
Hvis blødningen er veldig kraftig, men det ikke er netthinneinvolvering, kan kryoterapi eller laserbehandling brukes. Disse prosedyrene hjelper til med å stoppe blødningen eller fjerne blodet. En lasermetode kalt panretinal fotokoagulasjon forhindrer ny blødning og reproliferasjon i tilfeller av diabetisk retinopati.
Kan det forebygges?
Glasslegemeblødning kan ikke alltid forebygges, men det finnes noen tiltak som bidrar til å redusere risikoen. For eksempel å besøke øyelegen regelmessig, kontrollere sukkernivået i blodet hvis du har diabetes og beskytte øynene under aktiviteter som kan sette dem i fare.
Ved symptomer på glasslegemeblødning er det beste å oppsøke lege så snart som mulig. Hvis du allerede har blitt diagnostisert med denne tilstanden, bør du være oppmerksom på eventuelle endringer og alltid delta på de periodiske kontrollene.
Glasslegemeblødning er blødning som oppstår i glasslegemet, et flytende, gellignende område mellom den indre overflaten av netthinnen og den bakre delen av linsen. Dette forårsaker plutselige abnormiteter i synet.
Eksperter anslår at det forekommer hos 7 av hver 10.000 mennesker. Det er også kjent som hemovitreal og kan ha forskjellige alvorlighetsgrader. Noen ganger krever det ikke behandling, og ved andre anledninger kan det kreve kirurgi.
Glasslegemeblødning forårsaker noen ganger bare tåkesyn, selv om det også forårsaker flekker som flyter i synsfeltet. I de mest alvorlige tilfellene resulterer det i fullstendig tap av synet.
Hva er glasslegemeblødning?
Glasslegemet blødning er tilstedeværelsen av blod i et hulrom i øyet som er fylt med glasslegemet. Sistnevnte er en væske som består av 99 % vann pluss små mengder kollagen, hyaluronsyre, glukose, natrium, kalium, klor og proteiner.
Glasslegemet opptar to tredjedeler av øyets totale volum. Utseendet er gjennomsiktig og geléaktig.
Når blod er tilstede, mister det sin gjennomsiktighet og dette hindrer lysinntrengning. Følgelig oppstår synsforstyrrelser.
Glasslegemeblødning kan være av to typer:
- Intravitreal: Når blødning oppstår inne i glasslegemet, i rommet der glasslegemet er. Dette er lidelsen vi snakker om.
- Retrovitreal eller subhyaloid: Når det oppstår i rommet mellom glasslegemet og netthinnen. Det er vanligvis klassifisert i en annen kategori enn glasslegemeblødning.
Les alt om Øyne som endrer farge: Sannheter og myter
Symptomer
Det karakteristiske symptomet på glasslegemeblødning er tap av synsskarphet kun på ett øye og uten smerte, som oppstår plutselig og utvikler seg i løpet av få minutter. Avhengig av intensiteten på blødningen, vil det enten være delvis eller totalt tap av normalt syn.
Noen ganger opplever berørte personer fotopsier, som er lysglimt. De er også kjent som okulære fosfener.
Også miodesopsia, som er små mørke former som flyter i synsfeltet, kan forekomme.
I alvorlige tilfeller kan glasslegemeblødning føre til glaukom. Dette skyldes obstruksjonen med blod i en naturlig dreneringsvei i øyet, kalt trabekulært nettverk.

Årsaker til glasslegemeblødning
Glasslegemeblødning har mange forskjellige årsaker. Den vanligste er diabetisk retinopati, en øyesykdom forårsaket av diabetes.
Denne patologien får unormale blodårer til å vokse i netthinnen. De brytes lett og fører blod inn i glasslegemet.
Proliferativ diabetisk retinopati (som fremmer veksten av nye unormale blodårer) er årsaken til omtrent 50 % av tilfellene av glasslegemeblødning. De neste 5 vanligste årsakene til denne tilstanden er som følger:
- Netthinneavløsning
- Løsning av bakre glasslegeme
- Sentral retinal veneobstruksjon
- Hypertensiv retinopati
- Medfødt retinoschisis
95 % av spontane tilfeller skyldes disse årsakene. De resterende 5 % kan være forårsaket av betennelse (uveitt) eller en okulær svulst. Glasslegemeblødning kan også være forårsaket av skader eller kirurgi på øyet.
Les også: Hva er en makulær fold: Symptomer, årsaker og behandlinger
Diagnose
I prinsippet diagnostiseres glasslegemeblødning ved samtale med pasienten og en grundig oftalmologisk undersøkelse. Dette tar hensyn til fundus og synsskarphet.
Hvis blødningen er svært omfattende, kan en okulær ultralyd bestilles for å utelukke eller bekrefte netthinneløsning. Okulære trykkkontroller for glaukom bør også utføres.
I noen tilfeller utføres en røntgen- eller computertomografi (CT)-skanning. Blodprøver og undersøkelse av det andre øyet er også vanlig.
Behandling av glasslegemeblødning
Behandling for glasslegemeblødning avhenger av årsaken. En våken ventetilnærming, dvs. ikke annet enn å holde personen under observasjon, er vanlig i begynnelsen.
Mange av disse tilfellene løser seg spontant 2 til 3 måneder etter episoden.
Tiltak som følgende kan anbefales:
- Sov med hodet hevet. Dette bidrar til å redusere opphopning av blod i øyet.
- Ikke løft tunge gjenstander eller utfør anstrengende aktiviteter.
- Unngå bruk av aspirin og antikoagulerende midler.
- Ta en oppfølgingsultralyd hver 4. uke.
Hvis blødningen ikke absorberes spontant eller hvis det er netthinneinvolvering, er kirurgi nødvendig, dette kalles en vitrektomi. Under denne prosedyren fjernes hele glasslegemet fra øyet og erstattes med en saltvannsløsning.
Hvis blødningen er veldig kraftig, men det ikke er netthinneinvolvering, kan kryoterapi eller laserbehandling brukes. Disse prosedyrene hjelper til med å stoppe blødningen eller fjerne blodet. En lasermetode kalt panretinal fotokoagulasjon forhindrer ny blødning og reproliferasjon i tilfeller av diabetisk retinopati.

Kan det forebygges?
Glasslegemeblødning kan ikke alltid forebygges, men det finnes noen tiltak som bidrar til å redusere risikoen. For eksempel å besøke øyelegen regelmessig, kontrollere sukkernivået i blodet hvis du har diabetes og beskytte øynene under aktiviteter som kan sette dem i fare.
Ved symptomer på glasslegemeblødning er det beste å oppsøke lege så snart som mulig. Hvis du allerede har blitt diagnostisert med denne tilstanden, bør du være oppmerksom på eventuelle endringer og alltid delta på de periodiske kontrollene.
Alle siterte kilder ble grundig gjennomgått av teamet vårt for å sikre deres kvalitet, pålitelighet, aktualitet og validitet. Bibliografien i denne artikkelen ble betraktet som pålitelig og av akademisk eller vitenskapelig nøyaktighet.
- Ferreiro, A. S., & Bellido, L. M. (2014). Hemorragia subhialoidea macular, tratada mediante ruptura de la hialoides posterior con láser YAG en un síndrome de Terson. Archivos de la Sociedad Española de Oftalmología, 89(2), 62-65.
- Padilla, J. S. (2016). Miodesopsias (o moscas flotantes). Revista Médica de Costa Rica y Centroamérica, 73(620), 525-527.
- Fernández, J. M. F., López, J. Á. F. V., Rodriguez, J. C., & Sánchez-Salorio, M. (1988). Tratamiento de la hemorragia vítrea diabética mediante criocoagulación panretiniana. Archivos de la Sociedad Española de Oftalmologia, 54(6), 819-828.
- Sarabia, César Pineda, Xóchitl Josefina Zarco Vite, and María Luisa Ruiz Morales. “Retinopatía diabética, una complicación descuidada.” Atención Familiar 25.2 (2018): 83-85.
- Alba-Linero, C., et al. “Vitrectomía diagnóstica: serie de casos en un centro de referencia.” Archivos de la Sociedad Española de Oftalmología 94.11 (2019): 529-535.
- Esmerado, C., et al. “Fotocoagulación panretiniana y tratamiento antiangiogénico en la retinopatía diabética proliferativa.” Annals d’oftalmologia: òrgan de les Societats d’Oftalmologia de Catalunya, Valencia i Balears 23.1 (2015): 5.
Denne teksten tilbys kun til informasjonsformål og erstatter ikke konsultasjon med en profesjonell. Ved tvil, konsulter din spesialist.








