Alt du trenger å vite om en lungetransplantasjon
En lungetransplantasjon er en kirurgisk prosedyre der en eller begge syke eller sviktende lunger erstattes av sunne, gitt av en avdød giver. Det er en kompleks operasjon som betydelig forbedrer pasientens livskvalitet.
De første vellykkede lungetransplantasjonene ble utført på 1960-tallet av Dr. James D. Hardy og deretter av Dr. Denton A. Cooley i 1968. Den første pasienten var en to måneder gammel jente med kongestiv hjertesvikt og tilbakevendende lungebetennelse.
Legepersonell tyr til denne typen prosedyrer når en pasient har lungesykdom i sluttrinnet eller en alvorlig tilstand som har vist seg å være motstandsdyktig mot tradisjonelle behandlinger. Kandidater for lungetransplantasjon må oppfylle visse krav for å være kvalifisert.
Hvorfor utføres en lungetransplantasjon?
Vanligvis tyr medisinsk fagpersonell bare til en lungetransplantasjon når alle tilgjengelige behandlinger for å fikse lungesvikt ikke har fungert. Generelt sett er denne operasjonen indisert for personer under 75 år som har en alvorlig lungesykdom.
Noen av sykdommene som kan føre til en lungetransplantasjon er følgende:
- Kronisk obstruktiv lungesykdom (KOLS)
- Cystisk fibrose
- Lungehypertensjon
- Lungefibrose
- Bronkiektasi
- Sarkoidose
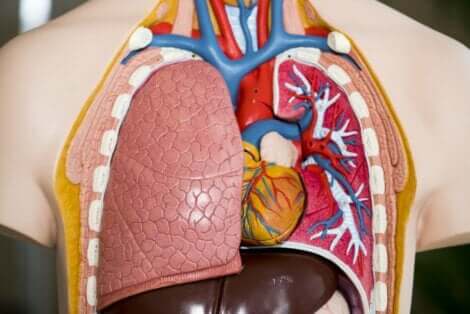
Indikasjoner
Kandidater for lungetransplantasjon må oppfylle visse krav, som vi allerede har nevnt ovenfor. For å være kvalifisert for prosedyren, må de møte dem. Her er noen av kriteriene medisinsk fagpersonell tar hensyn til:
- Alder. Pasienter må være 75 år eller yngre. Pasienter som er 55 år og eldre betraktes imidlertid som mer høyrisiko.
- Kroppsmasseindeks. Den skal ikke være høyere enn 35.
- Fare for å dø. Denne prosedyren er ideell for pasienter som har 50% risiko for å dø de neste to årene hvis de ikke får transplantasjonen.
- Høy sjanse for overlevelse etter transplantasjon. Basert på pasientens generelle helsetilstand.
- Forpliktelse. Transplantatmottakeren skal være forpliktet til å aldri røyke igjen, ikke bruke psykoaktive stoffer og delta i et lungerehabiliteringsprogram.
De som har en aktiv infeksjon kan ikke gjennomføre prosedyren. Det er kanskje ikke hensiktsmessig for pasienter som har hatt kreft de siste to årene eller som har et alvorlig helseproblem i et annet organ. Det samme gjelder de som er underernærte eller som ikke har et støttenettverk som garanterer etterlevelse av behandling etter transplantasjon.
Du bør også lese denne artikkelen: 10 tegn på at lungene dine kanskje feiler
Risikoer med lungetransplantasjon
En lungetransplantasjon er en kompleks operasjon som har betydelige risikoer. Det viktigste er avstøtning av organer og infeksjon. Førstnevnte oppstår når pasientens immunsystem angriper den transplanterte lungen eller lungene.
Anti-avvisningsmedisiner kan forhindre at dette skjer. De kan imidlertid forårsake bivirkninger, som vektøkning, mageproblemer og hårvekst i ansiktet. Disse stoffene gjør også en person mer utsatt for å utvikle andre sykdommer, som diabetes, osteoporose, nyresvikt og høyt blodtrykk.
Derfor, etter denne typen transplantasjon, må pasienten følge strenge hygienetiltak og unngå folkemengder eller syke mennesker. Til slutt er en annen mulig risiko koageldannelse etter operasjonen, på grunn av økt blodlevring.
Prosedyren
Prosessen med å utføre en lungetransplantasjon begynner lenge før operasjonen finner sted. Etter at en pasient er evaluert og ansett som kvalifisert for prosedyren, setter sykehuset dem på venteliste til det dukker opp en donor.
Mens transplantasjonskandidaten venter på en giver, må de følge legenes livsstilsinstruksjoner. Når en lunge er tilgjengelig for prosedyren, vurderer de kompatibiliteten med pasienten. Hvis den er kompatibel, kan medisinske fagpersoner utføre transplantasjonen.
Forberedelse
En pasient på venteliste for en lungetransplantasjon bør være klar til å svare på transplantasjonskoordinatorens samtale så snart den inntreffer. Pasienter bør ha en koffert klar med sine personlige eiendeler og vanlige medisiner.
Når pasienten kommer til sykehuset, vil de gjennomgå en rekke tester for å verifisere kompatibilitet. Leger vil også evaluere deres generelle helsetilstand. Hvis de er i tvil, kan de avbryte prosedyren. Hvis alt er i orden, vil operasjonen utføres nesten umiddelbart.
Kirurgisk inngrep
Lungetransplantasjoner utføres under generell anestesi. Hvis en enkelt lunge skal transplanteres, varer operasjonen mellom fire og åtte timer. Hvis begge lungene er transplantert, kan det ta mellom seks og tolv timer.
Her er fremgangsmåten:
- For det første aktiverer legen et ekstrakorporalt sirkulasjonssystem (hjerte-lunge-maskin).
- Hvis de bare skal transplantere én lunge, lager de et snitt på siden av brystet.
- Hvis de skal transplantere begge lungene, lager de et snitt under brystet som spenner over begge sider av brystkassen.
- Deretter fjerner de en eller begge lungene og fester blodkarene og luftveiene til de nye organene til pasientens kropp.
- Sonder settes inn for å tømme luft, væske og blod fra brystet. De blir der i flere dager til de nye lungene utvides normalt.
- Når lungene fungerer, fjerner legepersonell hjerte-lunge-maskinen.
Etter operasjonen
Pasienten må ligge på sykehuset i en periode på mellom syv og 21 dager. De vil sannsynligvis tilbringe flere dager på intensivavdelingen etter operasjonen. Hvert legesenter har imidlertid sine egne protokoller.
De første 24 til 48 timene er avgjørende. I løpet av denne perioden overvåker legene pasienten nøye og vurderer lungene, hjertet, nyrene og sinnstilstanden. På samme måte bekrefter de at det ikke er blødninger.
Lær mer i denne artikkelen: Du kan spise mer proteiner ved å legge disse 7 matvarene til kostholdet ditt
Gjenoppretting etter en lungetransplantasjon
Gjenopprettingsperioden er omtrent seks måneder. I løpet av de tre første overvåker og evaluerer pasientens lege lungefunksjonen. På denne måten kan de forhindre komplikasjoner.
I denne første fasen må pasienten besøke sykehuset ofte for å få tester, inkludert røntgenstråler, biopsier, laboratorietester og elektrokardiogrammer. Leger overvåker også pasientens reaksjon på medisiner.
Etter denne fasen må pasienten gjøre endringer i livet, som inkluderer å ta immunsuppressiva og regelmessig delta i terapier og kontroller. Det første året etter en lungetransplantasjon er det mest kritiske. Etter det første året begynner alle risikoene å avta.
I de fleste tilfeller må pasienten besøke legen sin ukentlig de første tre månedene. Deretter vil de kreve kvartalsvis kontroll i ett år. Etter det, et årlig besøk de neste fem til ti årene.
Langvarig overlevelse etter en lungetransplantasjon
I henhold til tilgjengelige data er den gjennomsnittlige levetiden etter en lungetransplantasjon 5,8 år. Dette kan variere, avhengig av personens tidligere sykdom. De med cystisk fibrose kan overleve åtte eller flere år etter operasjonen.
I gjennomsnitt overlever idiopatiske pasienter med interstitiell lungebetennelse i 4,8 år. 32% av de som har gjennomgått denne prosedyren lever 10 år eller mer. Den høyeste risikoen for død er i løpet av de første 12 månedene. Dermed blir medisinske kontroller forsterket i løpet av den tiden.
En lungetransplantasjon er en kirurgisk prosedyre der en eller begge syke eller sviktende lunger erstattes av sunne, gitt av en avdød giver. Det er en kompleks operasjon som betydelig forbedrer pasientens livskvalitet.
De første vellykkede lungetransplantasjonene ble utført på 1960-tallet av Dr. James D. Hardy og deretter av Dr. Denton A. Cooley i 1968. Den første pasienten var en to måneder gammel jente med kongestiv hjertesvikt og tilbakevendende lungebetennelse.
Legepersonell tyr til denne typen prosedyrer når en pasient har lungesykdom i sluttrinnet eller en alvorlig tilstand som har vist seg å være motstandsdyktig mot tradisjonelle behandlinger. Kandidater for lungetransplantasjon må oppfylle visse krav for å være kvalifisert.
Hvorfor utføres en lungetransplantasjon?
Vanligvis tyr medisinsk fagpersonell bare til en lungetransplantasjon når alle tilgjengelige behandlinger for å fikse lungesvikt ikke har fungert. Generelt sett er denne operasjonen indisert for personer under 75 år som har en alvorlig lungesykdom.
Noen av sykdommene som kan føre til en lungetransplantasjon er følgende:
- Kronisk obstruktiv lungesykdom (KOLS)
- Cystisk fibrose
- Lungehypertensjon
- Lungefibrose
- Bronkiektasi
- Sarkoidose

Indikasjoner
Kandidater for lungetransplantasjon må oppfylle visse krav, som vi allerede har nevnt ovenfor. For å være kvalifisert for prosedyren, må de møte dem. Her er noen av kriteriene medisinsk fagpersonell tar hensyn til:
- Alder. Pasienter må være 75 år eller yngre. Pasienter som er 55 år og eldre betraktes imidlertid som mer høyrisiko.
- Kroppsmasseindeks. Den skal ikke være høyere enn 35.
- Fare for å dø. Denne prosedyren er ideell for pasienter som har 50% risiko for å dø de neste to årene hvis de ikke får transplantasjonen.
- Høy sjanse for overlevelse etter transplantasjon. Basert på pasientens generelle helsetilstand.
- Forpliktelse. Transplantatmottakeren skal være forpliktet til å aldri røyke igjen, ikke bruke psykoaktive stoffer og delta i et lungerehabiliteringsprogram.
De som har en aktiv infeksjon kan ikke gjennomføre prosedyren. Det er kanskje ikke hensiktsmessig for pasienter som har hatt kreft de siste to årene eller som har et alvorlig helseproblem i et annet organ. Det samme gjelder de som er underernærte eller som ikke har et støttenettverk som garanterer etterlevelse av behandling etter transplantasjon.
Du bør også lese denne artikkelen: 10 tegn på at lungene dine kanskje feiler
Risikoer med lungetransplantasjon
En lungetransplantasjon er en kompleks operasjon som har betydelige risikoer. Det viktigste er avstøtning av organer og infeksjon. Førstnevnte oppstår når pasientens immunsystem angriper den transplanterte lungen eller lungene.
Anti-avvisningsmedisiner kan forhindre at dette skjer. De kan imidlertid forårsake bivirkninger, som vektøkning, mageproblemer og hårvekst i ansiktet. Disse stoffene gjør også en person mer utsatt for å utvikle andre sykdommer, som diabetes, osteoporose, nyresvikt og høyt blodtrykk.
Derfor, etter denne typen transplantasjon, må pasienten følge strenge hygienetiltak og unngå folkemengder eller syke mennesker. Til slutt er en annen mulig risiko koageldannelse etter operasjonen, på grunn av økt blodlevring.
Prosedyren
Prosessen med å utføre en lungetransplantasjon begynner lenge før operasjonen finner sted. Etter at en pasient er evaluert og ansett som kvalifisert for prosedyren, setter sykehuset dem på venteliste til det dukker opp en donor.
Mens transplantasjonskandidaten venter på en giver, må de følge legenes livsstilsinstruksjoner. Når en lunge er tilgjengelig for prosedyren, vurderer de kompatibiliteten med pasienten. Hvis den er kompatibel, kan medisinske fagpersoner utføre transplantasjonen.
Forberedelse
En pasient på venteliste for en lungetransplantasjon bør være klar til å svare på transplantasjonskoordinatorens samtale så snart den inntreffer. Pasienter bør ha en koffert klar med sine personlige eiendeler og vanlige medisiner.
Når pasienten kommer til sykehuset, vil de gjennomgå en rekke tester for å verifisere kompatibilitet. Leger vil også evaluere deres generelle helsetilstand. Hvis de er i tvil, kan de avbryte prosedyren. Hvis alt er i orden, vil operasjonen utføres nesten umiddelbart.
Kirurgisk inngrep
Lungetransplantasjoner utføres under generell anestesi. Hvis en enkelt lunge skal transplanteres, varer operasjonen mellom fire og åtte timer. Hvis begge lungene er transplantert, kan det ta mellom seks og tolv timer.
Her er fremgangsmåten:
- For det første aktiverer legen et ekstrakorporalt sirkulasjonssystem (hjerte-lunge-maskin).
- Hvis de bare skal transplantere én lunge, lager de et snitt på siden av brystet.
- Hvis de skal transplantere begge lungene, lager de et snitt under brystet som spenner over begge sider av brystkassen.
- Deretter fjerner de en eller begge lungene og fester blodkarene og luftveiene til de nye organene til pasientens kropp.
- Sonder settes inn for å tømme luft, væske og blod fra brystet. De blir der i flere dager til de nye lungene utvides normalt.
- Når lungene fungerer, fjerner legepersonell hjerte-lunge-maskinen.
Etter operasjonen
Pasienten må ligge på sykehuset i en periode på mellom syv og 21 dager. De vil sannsynligvis tilbringe flere dager på intensivavdelingen etter operasjonen. Hvert legesenter har imidlertid sine egne protokoller.
De første 24 til 48 timene er avgjørende. I løpet av denne perioden overvåker legene pasienten nøye og vurderer lungene, hjertet, nyrene og sinnstilstanden. På samme måte bekrefter de at det ikke er blødninger.

Lær mer i denne artikkelen: Du kan spise mer proteiner ved å legge disse 7 matvarene til kostholdet ditt
Gjenoppretting etter en lungetransplantasjon
Gjenopprettingsperioden er omtrent seks måneder. I løpet av de tre første overvåker og evaluerer pasientens lege lungefunksjonen. På denne måten kan de forhindre komplikasjoner.
I denne første fasen må pasienten besøke sykehuset ofte for å få tester, inkludert røntgenstråler, biopsier, laboratorietester og elektrokardiogrammer. Leger overvåker også pasientens reaksjon på medisiner.
Etter denne fasen må pasienten gjøre endringer i livet, som inkluderer å ta immunsuppressiva og regelmessig delta i terapier og kontroller. Det første året etter en lungetransplantasjon er det mest kritiske. Etter det første året begynner alle risikoene å avta.
I de fleste tilfeller må pasienten besøke legen sin ukentlig de første tre månedene. Deretter vil de kreve kvartalsvis kontroll i ett år. Etter det, et årlig besøk de neste fem til ti årene.
Langvarig overlevelse etter en lungetransplantasjon
I henhold til tilgjengelige data er den gjennomsnittlige levetiden etter en lungetransplantasjon 5,8 år. Dette kan variere, avhengig av personens tidligere sykdom. De med cystisk fibrose kan overleve åtte eller flere år etter operasjonen.
I gjennomsnitt overlever idiopatiske pasienter med interstitiell lungebetennelse i 4,8 år. 32% av de som har gjennomgått denne prosedyren lever 10 år eller mer. Den høyeste risikoen for død er i løpet av de første 12 månedene. Dermed blir medisinske kontroller forsterket i løpet av den tiden.
Alle siterte kilder ble grundig gjennomgått av teamet vårt for å sikre deres kvalitet, pålitelighet, aktualitet og validitet. Bibliografien i denne artikkelen ble betraktet som pålitelig og av akademisk eller vitenskapelig nøyaktighet.
- Nova, E., Montero, A., Gómez, S., & Marcos, A. (2004). La estrecha relación entre la nutrición y el sistema inmunitario. Soporte Nutricional en el Paciente Oncológico. Gómez Candela C, Sastre Gallego A (eds). Barcelona: Glosa, 9-21.
- Ascaso, J. F. (2014). Diabetes mellitus tipo 2: nuevos tratamientos. Medicina Clínica, 143(3), 117-123.
- Santillán-Doherty, P., Jasso-Victoria, R., Olmos-Zúñiga, R., Sotres-Vega, A., Argote-Greene, L. M., Tattersfield, T. E., & Villalba-Caloca, J. (2005). Trasplante de pulmón. Revista de investigación clínica, 57(2), 350-357.
- Contat, C., et al. “Trasplante pulmonar en dos pacientes con sarcoidosis. Descripción de casos y revisión fisiopatológica.” Revista Española de Anestesiología y Reanimación 56.10 (2009): 635-640.
- Estrada, Horacio Giraldo. EPOC Diagnóstico y tratamiento integral: con énfasis en la rehabilitación pulmonar. Ed. Médica Panamericana, 2008.
- Parada, María Teresa, and Claudia Sepúlveda. “Trasplante Pulmonar: estado actual.” Revista Médica Clínica Las Condes 26.3 (2015): 367-375.
- Miñambres, E., et al. “Trasplante pulmonar con donantes de edad marginal (≥ 55 años).” Medicina intensiva 35.7 (2011): 403-409.
- Melo, Joel, et al. “Consideraciones en la derivación y selección de candidatos a trasplante pulmonar.” Revista chilena de enfermedades respiratorias 33.1 (2017): 37-46.
Denne teksten tilbys kun til informasjonsformål og erstatter ikke konsultasjon med en profesjonell. Ved tvil, konsulter din spesialist.








