Basalcellekarsinom: Den vanligste hudkreften

Vurdert og godkjent av sykepleieren Leidy Mora Molina
Hudkreft er en av de vanligste kreftformene over hele verden. Spesielt er basalcellekarsinom og plateepitelkarsinom de hyppigste typene hudkreft.
Generelt er alle neoplastiske sykdommer et resultat av unormal og ukontrollert vekst av en gruppe celler. Denne typen kreft, også kalt “basalcellekarsinom”, begynner i basalcellene i det dypeste laget av huden, som er ansvarlige for hudregenerering.
American Cancer Society anslår at 8 av 10 tilfeller av hudkreft er basalcellekarsinomer, med en forekomst i USA på mer enn 5 millioner mennesker som er berørte. Tidlig diagnose og en rettidig tilnærming gir en bedre prognose og livskvalitet.
Vanlige symptomer på basalcellekarsinom
Basalcellekarsinom er en saktevoksende og smertefri type neoplasme, som i noen tilfeller går ubemerket hen. På samme måte har de en tendens til å utvikle seg oftere på soleksponerte områder av kroppen.
Studier bekrefter at 90 % av tilfellene forekommer i hode- og nakkeregionen. Av disse forekommer 10 % i øyelokkene, da dette er den hyppigste typen ondartet øyelokksvulst. På den annen side forekommer et lite antall tilfeller i hudområder som blir beskyttet mot solen, for eksempel kjønnsorganene.
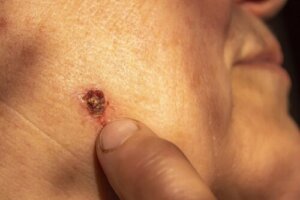
Men mesteparten av tiden viser det seg som en klump, en liten nupp eller et sår på huden som vokser sakte og ikke gror. Imidlertid varierer karakteristikkene til lesjonen avhengig av typen basalcellekreft. Noen av de vanligste lesjonene er som følger:
- En skinnende, perleaktig, gjennomskinnelig klump med en tendens til å blø og bli dekket av skorper
- En brun, blåaktig eller svartbrun løump med gjennomskinnelige kanter
- Flassende, rød flekk med hevede kanter
- En hvitaktig, voksaktig flekk med dårlig definerte kanter, som ligner på et arr
Små utvidede kar eller telangiektasier kan oppstå over tid, som følger med hudlesjonene. Sistnevnte øker risikoen for blødning og sårdannelse.
Andre mindre vanlige typer finnes som små, overfladiske rosa eller røde flekker. I tillegg kan en tykk, kjøttfull, perlefarget lesjon på huden også indikere dens forekomst.

Vi tror du også kan like å lese denne artikkelen: Er melanom den eneste alvorlige typen hudkreft?
Årsakene til basalcellekarsinom
Basalcellekarsinom oppstår på nivået av basalcellelaget i epidermis, sistnevnte er det mest overfladiske laget av kroppen. Basalceller er ansvarlige for å produsere nye hudceller og erstatte gamle celler som til slutt faller av huden.
Mutasjoner i den genetiske koden eller DNAet til disse cellene fører til unormal vekst. Til slutt fremmer ukontrollert vekst av basalcellelaget dannelsen av en synlig hudsvulst.
Forskning har vist at ultrafiolett (UV) stråling er hovedutløseren for mutasjoner i hudcellenes DNA. Generelt er solens stråler den viktigste kilden til UV-stråling, det samme er solarier. Imidlertid er det noen former for basalcellekarsinom som ikke er assosiert med denne årsaken.
Risikofaktorer
Det forekommer ofte hos eldre voksne som et resultat av sin langsomme og upåfallende vekst. Studier anslår at denne kreften er 100 ganger hyppigere mellom 55 og 75 år enn hos de under 20 år.
På den annen side er forekomsten vanligvis høyere hos menn. Faktisk forekommer det 30 % oftere hos menn enn hos kvinner. Dette er relatert til en større kilde til yrkeseksponering for solen. Andre risikofaktorer knyttet til forekomsten er følgende:
- Lys hud
- Lyse øyne og blondt eller rødlig hår
- Gjentatt eksponering for røntgenstråler eller andre strålekilder
- Å ha mange føflekker og fregner
- En familiehistorie med hudkreft
- En personlig historie med hudtumorlesjoner
- Solbrenthet i ung alder
- Utendørs yrker
- Svekket immunsystem
- Bruk av immundempende legemidler
- Eksponering for arsen
I sin tur er det noen arvelige syndromer som øker risikoen for hudkreft. Slik er tilfellet med nevoid basalcellekarsinomsyndrom – også kalt Gorlin syndrom – og xeroderma pigmentosum.
Liker du denne artikkelen? Du kan også like å lese: Symptomer og tegn på hudkreft du bør kjenne til
Tilknyttede komplikasjoner
Generelt er den største frykten for enhver neoplasme dens spredning til andre organer, eller metastaser. Når et basalcellekarsinom vokser i ansiktet – nær øynene, ørene eller munnen – kan konsekvensene av spredning være dødelige. Heldigvis metastaserer det sjeldent.
Når det gjelder sannsynligheten for tilbakefall, er det i mange tilfeller høy risiko, selv etter en vellykket behandlingsplan. I tillegg øker basalcellekarsinom risikoen for andre maligniteter i huden, for eksempel plateepitelkreft.
Diagnose
Diagnose av hudkreft krever en omfattende vurdering av en medisinsk spesialist. Under undersøkelsen kan det stilles spørsmål om mulige hudforandringer, familiehistorie med sykdommen og personlig historie med andre tilstander.
Det er avgjørende å rapportere uvanlige symptomer eller tegn til behandlende lege. Fysisk undersøkelse er avgjørende for å identifisere basalcellekarsinom, da de fleste er i stand til å gjenkjenne det med det blotte øye. I tillegg er det viktig å vurdere andre deler av kroppen for betydelige endringer i huden.
Hvis det er mistanke om en svulstlesjon, kan spesialisten be om å ta en prøve av det berørte vevet. En biopsi er den foretrukne metoden for den definitive diagnosen FOR hudkreft, ifølge studier. Valget avhenger av størrelsen og typen lesjon.
Behandling av basalcellekarsinom
Behandling av basalcellekreft er fokusert på å fjerne lesjonen fra huden og forhindre spredning til andre vev. Kirurgisk eksisjon er vanligvis den vanligste metoden som brukes for å fjerne den. Dette innebærer å kutte lesjonen og en margin av sunn hud for senere analyse.
For noen typer større svulster eller tilbakevendende lesjoner, kan Mohs mikrografiske kirurgi være nødvendig. Dette er en mikroskopisk veiledet prosedyre hvor lesjonen fjernes og undersøkes lag for lag inntil ingen tumorceller er igjen.
På den annen side er det flere teknikker for tilfeller der operasjon ikke er mulig eller ikke er anbefalt. Kurettage og elektrodesikasjon gjør at lesjonen kan fjernes ved å skrape og deretter forsegles med varme. Andre prosedyrer inkluderer strålebehandling, fotodynamisk terapi og kryokirurgi.

Anbefalinger for å forebygge basalcellekreft
For tiden er det flere ting du kan gjøre for å redusere risikoen for å utvikle basalcellekarsinom. Noen anbefalinger for å forhindre denne typen hudkreft er følgende:
- Unngå soleksponering i de varmeste timene, mellom 10:00 og 16:00.
- Bruk solkrem på minst 30 SPF hver dag.
- Reduser lengden til, og hyppigheten av besøkene til solarium.
- Bruk beskyttende klær når du er utendørs, for eksempel hatter, lange bukser og langermede skjorter.
- Lag en rutine for hudsjekk.
- Kontakt lege hvis du oppdager klumper eller merkelige lesjoner.
Tidlig påvisning forbedrer prognosen for basalcellekarsinom
Som du kan se, er basalcellekarsinom den vanligste formen for hudkreftpresentasjon. Heldigvis blir de fleste av disse lesjonene kurert når de behandles tidlig. Sjelden sprer de seg utover det berørte stedet.
Så sørg for å søke profesjonell oppmerksomhet for hudlesjoner med endringer i størrelse, farge eller utseende.
Hudkreft er en av de vanligste kreftformene over hele verden. Spesielt er basalcellekarsinom og plateepitelkarsinom de hyppigste typene hudkreft.
Generelt er alle neoplastiske sykdommer et resultat av unormal og ukontrollert vekst av en gruppe celler. Denne typen kreft, også kalt “basalcellekarsinom”, begynner i basalcellene i det dypeste laget av huden, som er ansvarlige for hudregenerering.
American Cancer Society anslår at 8 av 10 tilfeller av hudkreft er basalcellekarsinomer, med en forekomst i USA på mer enn 5 millioner mennesker som er berørte. Tidlig diagnose og en rettidig tilnærming gir en bedre prognose og livskvalitet.
Vanlige symptomer på basalcellekarsinom
Basalcellekarsinom er en saktevoksende og smertefri type neoplasme, som i noen tilfeller går ubemerket hen. På samme måte har de en tendens til å utvikle seg oftere på soleksponerte områder av kroppen.
Studier bekrefter at 90 % av tilfellene forekommer i hode- og nakkeregionen. Av disse forekommer 10 % i øyelokkene, da dette er den hyppigste typen ondartet øyelokksvulst. På den annen side forekommer et lite antall tilfeller i hudområder som blir beskyttet mot solen, for eksempel kjønnsorganene.
Men mesteparten av tiden viser det seg som en klump, en liten nupp eller et sår på huden som vokser sakte og ikke gror. Imidlertid varierer karakteristikkene til lesjonen avhengig av typen basalcellekreft. Noen av de vanligste lesjonene er som følger:
- En skinnende, perleaktig, gjennomskinnelig klump med en tendens til å blø og bli dekket av skorper
- En brun, blåaktig eller svartbrun løump med gjennomskinnelige kanter
- Flassende, rød flekk med hevede kanter
- En hvitaktig, voksaktig flekk med dårlig definerte kanter, som ligner på et arr
Små utvidede kar eller telangiektasier kan oppstå over tid, som følger med hudlesjonene. Sistnevnte øker risikoen for blødning og sårdannelse.
Andre mindre vanlige typer finnes som små, overfladiske rosa eller røde flekker. I tillegg kan en tykk, kjøttfull, perlefarget lesjon på huden også indikere dens forekomst.

Vi tror du også kan like å lese denne artikkelen: Er melanom den eneste alvorlige typen hudkreft?
Årsakene til basalcellekarsinom
Basalcellekarsinom oppstår på nivået av basalcellelaget i epidermis, sistnevnte er det mest overfladiske laget av kroppen. Basalceller er ansvarlige for å produsere nye hudceller og erstatte gamle celler som til slutt faller av huden.
Mutasjoner i den genetiske koden eller DNAet til disse cellene fører til unormal vekst. Til slutt fremmer ukontrollert vekst av basalcellelaget dannelsen av en synlig hudsvulst.
Forskning har vist at ultrafiolett (UV) stråling er hovedutløseren for mutasjoner i hudcellenes DNA. Generelt er solens stråler den viktigste kilden til UV-stråling, det samme er solarier. Imidlertid er det noen former for basalcellekarsinom som ikke er assosiert med denne årsaken.
Risikofaktorer
Det forekommer ofte hos eldre voksne som et resultat av sin langsomme og upåfallende vekst. Studier anslår at denne kreften er 100 ganger hyppigere mellom 55 og 75 år enn hos de under 20 år.
På den annen side er forekomsten vanligvis høyere hos menn. Faktisk forekommer det 30 % oftere hos menn enn hos kvinner. Dette er relatert til en større kilde til yrkeseksponering for solen. Andre risikofaktorer knyttet til forekomsten er følgende:
- Lys hud
- Lyse øyne og blondt eller rødlig hår
- Gjentatt eksponering for røntgenstråler eller andre strålekilder
- Å ha mange føflekker og fregner
- En familiehistorie med hudkreft
- En personlig historie med hudtumorlesjoner
- Solbrenthet i ung alder
- Utendørs yrker
- Svekket immunsystem
- Bruk av immundempende legemidler
- Eksponering for arsen
I sin tur er det noen arvelige syndromer som øker risikoen for hudkreft. Slik er tilfellet med nevoid basalcellekarsinomsyndrom – også kalt Gorlin syndrom – og xeroderma pigmentosum.
Liker du denne artikkelen? Du kan også like å lese: Symptomer og tegn på hudkreft du bør kjenne til
Tilknyttede komplikasjoner
Generelt er den største frykten for enhver neoplasme dens spredning til andre organer, eller metastaser. Når et basalcellekarsinom vokser i ansiktet – nær øynene, ørene eller munnen – kan konsekvensene av spredning være dødelige. Heldigvis metastaserer det sjeldent.
Når det gjelder sannsynligheten for tilbakefall, er det i mange tilfeller høy risiko, selv etter en vellykket behandlingsplan. I tillegg øker basalcellekarsinom risikoen for andre maligniteter i huden, for eksempel plateepitelkreft.
Diagnose
Diagnose av hudkreft krever en omfattende vurdering av en medisinsk spesialist. Under undersøkelsen kan det stilles spørsmål om mulige hudforandringer, familiehistorie med sykdommen og personlig historie med andre tilstander.
Det er avgjørende å rapportere uvanlige symptomer eller tegn til behandlende lege. Fysisk undersøkelse er avgjørende for å identifisere basalcellekarsinom, da de fleste er i stand til å gjenkjenne det med det blotte øye. I tillegg er det viktig å vurdere andre deler av kroppen for betydelige endringer i huden.
Hvis det er mistanke om en svulstlesjon, kan spesialisten be om å ta en prøve av det berørte vevet. En biopsi er den foretrukne metoden for den definitive diagnosen FOR hudkreft, ifølge studier. Valget avhenger av størrelsen og typen lesjon.
Behandling av basalcellekarsinom
Behandling av basalcellekreft er fokusert på å fjerne lesjonen fra huden og forhindre spredning til andre vev. Kirurgisk eksisjon er vanligvis den vanligste metoden som brukes for å fjerne den. Dette innebærer å kutte lesjonen og en margin av sunn hud for senere analyse.
For noen typer større svulster eller tilbakevendende lesjoner, kan Mohs mikrografiske kirurgi være nødvendig. Dette er en mikroskopisk veiledet prosedyre hvor lesjonen fjernes og undersøkes lag for lag inntil ingen tumorceller er igjen.
På den annen side er det flere teknikker for tilfeller der operasjon ikke er mulig eller ikke er anbefalt. Kurettage og elektrodesikasjon gjør at lesjonen kan fjernes ved å skrape og deretter forsegles med varme. Andre prosedyrer inkluderer strålebehandling, fotodynamisk terapi og kryokirurgi.

Anbefalinger for å forebygge basalcellekreft
For tiden er det flere ting du kan gjøre for å redusere risikoen for å utvikle basalcellekarsinom. Noen anbefalinger for å forhindre denne typen hudkreft er følgende:
- Unngå soleksponering i de varmeste timene, mellom 10:00 og 16:00.
- Bruk solkrem på minst 30 SPF hver dag.
- Reduser lengden til, og hyppigheten av besøkene til solarium.
- Bruk beskyttende klær når du er utendørs, for eksempel hatter, lange bukser og langermede skjorter.
- Lag en rutine for hudsjekk.
- Kontakt lege hvis du oppdager klumper eller merkelige lesjoner.
Tidlig påvisning forbedrer prognosen for basalcellekarsinom
Som du kan se, er basalcellekarsinom den vanligste formen for hudkreftpresentasjon. Heldigvis blir de fleste av disse lesjonene kurert når de behandles tidlig. Sjelden sprer de seg utover det berørte stedet.
Så sørg for å søke profesjonell oppmerksomhet for hudlesjoner med endringer i størrelse, farge eller utseende.
Alle siterte kilder ble grundig gjennomgått av teamet vårt for å sikre deres kvalitet, pålitelighet, aktualitet og validitet. Bibliografien i denne artikkelen ble betraktet som pålitelig og av akademisk eller vitenskapelig nøyaktighet.
- Álvarez Castillo A, Rodríguez Alfaro J, Salas Boza A. Revisión sistemática del carcinoma basocelular. Revista Medica Sinergia. 2020;5(5):e483.
- Samela P, Tosi V, Cervini A, Bocian M, et al. Síndrome del nevo basocelular: experiencia en un hospital pediátrico. Actas Dermo-Sifiliográficas. 2013;104(5):426-433.
- Castañeda Gameros P, Eljure Téllez J. El cáncer de piel, un problema actual. Rev. Fac. Med. (Méx.). 2016 ; 59( 2 ): 6-14.
- Urrego-Rivera F, Faura-Berruga C. Diagnóstico diferencial del carcinoma basocelular pigmentado. Rev Clin Med Fam. 2015; 8( 2 ): 166-170.
Denne teksten tilbys kun til informasjonsformål og erstatter ikke konsultasjon med en profesjonell. Ved tvil, konsulter din spesialist.








